Centres d’apprentissage » Maladie de Willebrand
La maladie de Willebrand est le plus courant des troubles de la coagulation, avec une prévalence estimée à 1 personne sur 10 000. En outre, 1 personne touchée sur 1 000 a des symptômes hémorragiques cliniques importants nécessitant une prise en charge médicale. La maladie de Willebrand affecte autant les hommes que les femmes, même si les femmes sont plus susceptibles de nécessiter une prise en charge médicale en raison de saignements menstruels abondants (règles abondantes) ou d’hémorragies lors de l’accouchement.
Les personnes atteintes de la maladie de Willebrand ont un problème lié à une protéine participant à la coagulation sanguine, le facteur Willebrand. Le facteur Willebrand transporte le facteur VIII (FVIII), autre protéine permettant la coagulation, vers le site de la lésion et agrège les plaquettes aux parois des vaisseaux sanguins. Cela permet la formation du caillot sanguin et l’arrêt de l’hémorragie. Lorsque la concentration de facteur Willebrand est inférieure à la normale, le taux de FVIII sera à son tour moins important et les caillots mettront plus de temps à se former. Il existe différentes formes de la maladie de Willebrand, toutes causées par une anomalie du facteur Willebrand. Soit la protéine est présente en quantité insuffisante, soit elle n’agit pas comme elle le devrait.
De nombreuses personnes atteintes de la maladie de Willebrand ignorent qu’elles en sont atteintes parce qu’elles ne savent pas que leurs saignements sont anormalement abondants ou prolongés. Les saignements peuvent varier considérablement d’une personne à l’autre. Le quotidien de certaines personnes n’est ainsi quasiment pas affecté, sauf en cas de lésions importantes ou d’intervention chirurgicale, alors que celui d’autres personnes est bouleversé, même en cas de saignements moins traumatisants, comme des saignements de nez ou des saignements menstruels. Cependant, toutes les formes de la maladie de Willebrand peuvent entraîner des problèmes hémorragiques.
La maladie de Willebrand est généralement héréditaire, c’est-à-dire qu’elle est transmise par les gènes de l’un ou l’autre parent à un enfant quel que soit son sexe. Dans ce cas, il existe généralement des antécédents hémorragiques dans la famille, mais les symptômes peuvent varier considérablement au sein d’une même famille. Parfois, il n’existe pas d’antécédents familiaux et la maladie de Willebrand survient à la suite d’une mutation spontanée du gène de la maladie de Willebrand avant la naissance du bébé. Certaines personnes peuvent également être atteintes de la maladie de Willebrand plus tard dans leur vie, ce que l’on appelle la maladie de Willebrand acquise.
On sait que le vieillissement et certaines comorbidités augmentent les taux de facteur Willebrand, ce qui peut amener certaines personnes précédemment diagnostiquées avec cette maladie à avoir des taux de facteur Willebrand normaux. Toutefois, le lien entre l’augmentation du taux de facteur Willebrand et les symptômes hémorragiques n’est pas établi.
TRANSMISSION DE LA MALADIE DE WILLEBRAND
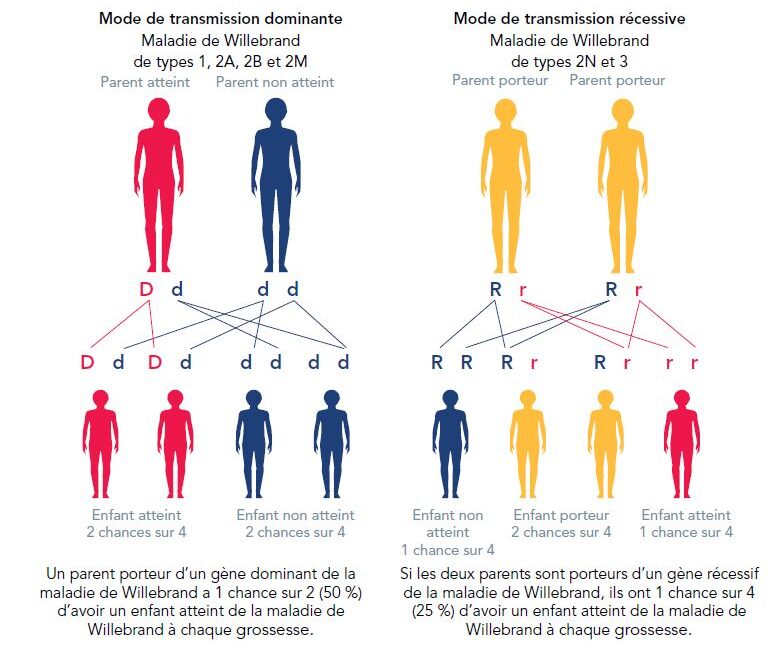
Il existe principalement trois types de maladies de Willebrand, qui nécessitent une prise en charge personnalisée. Dans chaque catégorie, l’affection peut être mineure, modérée ou sévère. Il n’existe toutefois pas de classification de gravité systématique. Le degré de sévérité est déterminé grâce à des outils d’évaluation des saignements, associés à des examens en laboratoire, et peut évoluer au fil de la vie de la personne. Les symptômes hémorragiques peuvent varier d’une forme à l’autre, en fonction notamment de l’activité du facteur Willebrand. Bien que la façon dont une personne saigne (phénotype de saignement) soit plus importante que le type de la maladie de Willebrand dont elle est atteinte, il peut être utile de connaître le type de la maladie de Willebrand dont la personne est atteinte, car le traitement et la transmission peuvent varier. Pour les personnes dont le type reste inconnu, il est toujours important de consulter un médecin en cas d’épisodes hémorragiques.
La maladie de Willebrand de type 1 est la forme la plus courante. Les personnes qui en sont atteintes présentent des concentrations de facteur Willebrand inférieures à la normale, allant d’un taux légèrement réduit à un taux très faible. Il existe un sous-type, le type 1C, dans lequel le facteur Willebrand ne reste pas aussi longtemps dans l’organisme (ce qui signifie que le facteur Willebrand a une demi-vie plus courte).
La maladie de Willebrand de type 2 est due à une anomalie dans la structure du facteur Willebrand, même si le taux de facteur Willebrand est dans la norme. Cela signifie que le facteur Willebrand ne fonctionne pas correctement, ce qui provoque une activité inférieure à la normale. Il existe plusieurs sous-types de la maladie de Willebrand de type 2 :
La maladie de Willebrand de type 3 est généralement la forme la plus grave, avec une absence ou une quasi-absence de facteur Willebrand.
Les principaux symptômes de la maladie de Willebrand sont les suivants :
Les personnes atteintes de la maladie de Willebrand peuvent présenter peu de symptômes, voire aucun. Les personnes atteintes d’une forme plus grave peuvent avoir davantage de problèmes hémorragiques. Les symptômes peuvent également évoluer avec le temps ou l’âge. En général, les personnes atteintes de la maladie de Willebrand de type 1 (avec des taux légèrement plus bas que la normale) présentent des symptômes légers, celles de type 2, des symptômes modérés et celles de type 3, des symptômes sévères. Cependant, il est toujours possible qu’une personne atteinte de l’un ou l’autre type de la maladie ait des saignements graves ou des saignements qui affectent sa qualité de vie.
Parfois, la maladie de Willebrand n’est diagnostiquée qu’à l’occasion d’un saignement abondant après un accident grave, une intervention dentaire ou chirurgicale, ou un accouchement. Votre médecin doit utiliser des outils d’évaluation des saignements agréés pour déterminer la gravité de vos saignements et vous proposer la prise en charge la mieux adaptée à votre état de santé et à votre mode de vie.
Les femmes sont plus nombreuses que les hommes à présenter des symptômes de la maladie de Willebrand. En effet, les femmes atteintes de la maladie de Willebrand ont souvent des saignements plus abondants ou plus longs que la normale pendant les règles et après l’accouchement.
Le groupe sanguin peut également jouer un rôle. D’après certaines études, les personnes du groupe sanguin O ont souvent des taux de facteur Willebrand inférieurs à ceux des personnes des groupes A, B ou AB. Quel que soit votre groupe sanguin, le traitement de la maladie de Willebrand est le même.
Si votre médecin pense que vous souffrez d’un trouble de la coagulation, il peut recourir à différents tests après avoir procédé à l’évaluation des symptômes à l’aide des outils d’évaluation des saignements. Afin de réduire le délai de diagnostic, qui peut parfois excéder 15 ans, il est important de consulter un hématologue spécialisé dans les troubles de la coagulation et ayant accès à de bons laboratoires. Les tests peuvent être effectués dans un centre de traitement des troubles de la coagulation.
Les tests consistent à mesurer le niveau et l’activité du facteur Willebrand et du FVIII. La maladie de Willebrand ne peut pas être diagnostiquée par des analyses sanguines de routine.
Les tests sont souvent répétés parce que les taux de facteur Willebrand et de FVIII d’une personne peuvent varier et augmenter en période de stress, par exemple en cas d’anémie, ou lors d’un épisode hémorragique comme les saignements menstruels. Si vous prenez une pilule contraceptive, vous devez en discuter avec votre médecin, car les versions à forte dose peuvent accroître les taux de facteur Willebrand, ce qui rend le diagnostic plus difficile. Les femmes doivent être testées à différents moments de leur cycle afin d’obtenir les résultats les plus précis.
Voici certains des tests disponibles pour dépister la maladie de Willebrand :
| Test | Objectif |
|---|---|
| Temps de céphaline activée | Mesure le temps nécessaire à l’arrêt d’un saignement |
| Activité de coagulation du facteur VIII | Mesure l’efficacité du FVIII |
| Antigène du facteur Willebrand | Mesure la quantité de facteur Willebrand dans le sang |
| Cofacteur de la ristocétine et/ou activité de liaison au collagène | Mesure l’efficacité du facteur Willebrand |
| Multimères du facteur Willebrand | Examine la structure et les modèles du facteur Willebrand |
Pour déterminer le type de maladie de Willebrand, par exemple pour connaître les schémas de transmission ou les traitements possibles, demandez à votre médecin de procéder à un test génétique. Dans certains pays, les tests génétiques sont disponibles et fournissent la réponse la plus précise. Ils permettent ainsi à votre médecin de proposer le traitement le plus approprié.
L’objectif des traitements de la maladie de Willebrand est d’arrêter les saignements en améliorant la capacité de coagulation (acide tranexamique ou acide aminocaproïque) ou le taux de facteur Willebrand dans le plasma (desmopressine ou concentrés de facteur Willebrand). Le choix du traitement dépend en partie du type de maladie de Willebrand dont la personne est atteinte, du taux de facteur Willebrand et de la gravité du saignement et/ou de l’intervention chirurgicale envisagée. Les personnes présentant des formes légères de la maladie de Willebrand n’ont souvent pas besoin d’être traitées, à moins de devoir subir une intervention chirurgicale ou dentaire.
Quand appeler votre centre de traitement ?
La desmopressine (également appelée DDAVP) agit en provoquant la libération par l’organisme des réserves de facteur Willebrand, ce qui augmente les niveaux de facteur Willebrand et de FVIII dans le plasma et permet au sang de coaguler. La desmopressine ne coûte pas cher et est facile à manipuler. Elle peut être injectée ou prise par pulvérisation nasale. Cependant, elle ne fonctionne pas chez tous les patients. Un médecin doit effectuer des tests pour déterminer si une personne répond favorablement à la desmopressine, idéalement avant qu’un traitement ne soit nécessaire, ce qui peut également aider à déterminer le type de la maladie de Willebrand dont une personne est atteinte. La desmopressine est généralement efficace pour traiter la maladie de Willebrand de type 1 et aide à prévenir ou à traiter les saignements dans certaines formes de la maladie de Willebrand de type 2. Elle n’est généralement pas utilisée dans la maladie de Willebrand de type 1C, car la réponse ne dure que peu de temps, ni dans la maladie de Willebrand de type 3, car aucune réponse à la desmopressine n’est observée.
La desmopressine est utilisée pour contrôler les saignements en cas d’urgence ou pendant une intervention chirurgicale. La desmopressine peut provoquer des vertiges, des bouffées de chaleur ou des palpitations, qui peuvent s’atténuer si elle est administrée plus lentement. Les concentrés de facteur sont utilisés lorsque la desmopressine n’est pas efficace ou lorsqu’il existe un risque élevé d’hémorragie majeure. La desmopressine n’est généralement pas recommandée chez les personnes souffrant d’une maladie cardiovasculaire active, de troubles convulsifs, chez les enfants de moins de 2 ans et chez les personnes atteintes de la maladie de Willebrand de type 1C qui doivent subir une intervention chirurgicale. La desmopressine ne doit pas être administrée pendant plus de 3 jours consécutifs.
Il existe deux catégories de concentrés contenant du facteur Willebrand. La première catégorie est celle des dérivés du plasma sanguin après purification. Ces concentrés contiennent du facteur Willebrand et des taux variables de FVIII. La seconde catégorie est celle des recombinants, facteur Willebrand produit en laboratoire et non pas issu de dons de sang. Ces concentrés sont privilégiés pour traiter la maladie de Willebrand de type 3, la plupart des formes de la maladie de Willebrand de type 2, et en cas de saignements graves ou d’intervention chirurgicale majeure, quel que soit le type de la maladie de Willebrand.
Les saignements des muqueuses (à l’intérieur du nez, de la bouche, des intestins ou de l’abdomen) peuvent être contrôlés par des médicaments tels que l’acide tranexamique, l’acide aminocaproïque ou la colle de fibrine. Ces produits sont utilisés pour maintenir un caillot en place et ne contribuent pas à sa formation.
Pour certaines femmes et filles atteintes de la maladie de Willebrand, un traitement hormonal, comme un contraceptif oral, pourrait être une alternative. Ces médicaments aident à réduire les saignements menstruels abondants et peuvent également prévenir une grossesse. Chez les femmes qui n’envisagent pas d’avoir un enfant, un dispositif intra-utérin (DIU) peut être une bonne option pour contrôler les règles abondantes, car il peut être mis en place pour une durée de cinq ans. Les traitements hormonaux ne peuvent pas être utilisés chez les femmes qui ont des règles abondantes et qui essaient d’avoir un enfant. Les agents anti-fibrinolytiques, la desmopressine ou les concentrés de facteur Willebrand peuvent être efficaces pour traiter les menstruations abondantes.
Chez les personnes atteintes de la maladie de Willebrand ayant des antécédents de saignements graves et fréquents, il est recommandé de mettre en place une prophylaxie à long terme avec un concentré de facteur Willebrand. La prophylaxie est l’administration régulière (par voie intraveineuse ou autre) d’un agent hémostatique dans le but de prévenir les saignements (en particulier les saignements mettant en jeu le pronostic vital ou les saignements articulaires récurrents).
Comme tout médicament, ces traitements peuvent avoir des effets secondaires. Les personnes atteintes de la maladie de Willebrand sont invitées à parler avec leur médecin des éventuels effets secondaires du traitement.
Les femmes atteintes de la maladie de Willebrand ont tendance à présenter plus de symptômes que les hommes en raison des menstruations et des accouchements. Les filles atteintes de la maladie de Willebrand peuvent avoir des saignements particulièrement abondants lorsqu’elles commencent à avoir leurs règles. Les femmes atteintes de la maladie de Willebrand ont souvent des règles plus abondantes et/ou plus longues. Ce flux menstruel plus abondant peut entraîner une carence en fer qui, si elle n’est pas traitée, peut causer de l’anémie.
Pourquoi le taux de fer est-il important ?
Très fréquente chez les femmes atteintes de la maladie de Willebrand, une carence en fer peut entraîner des symptômes diffus comme un état de faiblesse et de la fatigue. Toute femme atteinte de la maladie de Willebrand devrait faire l’objet d’un examen régulier afin de déceler une éventuelle carence en fer (en dosant la ferritine), ainsi qu’une possible anémie (en dosant le taux d’hémoglobine). Si le taux de fer est faible, il convient de prendre des comprimés de fer pour augmenter ce taux et prévenir toute anémie. Parallèlement, il convient de traiter la cause des saignements (par exemple, des règles abondantes), faute de quoi le taux de fer chutera à nouveau.
Qu’est-ce qu’un saignement « excessif » ?
Chaque femme est différente et ce qui est considéré comme « normal » pour l’une peut être « excessif » pour une autre. La quantité moyenne de sang perdu pendant des règles « normales » est de 30 à 40 ml. Une perte de sang de 80 ml ou plus est considérée comme importante. Comme il n’est pas pratique de mesurer ses règles, les signes courants de règles abondantes à surveiller sont les suivants :
Bien entendu, la quantité de sang perdu peut être difficile à mesurer. Si vous pensez souffrir de saignements excessifs, remplissez un tableau d’évaluation des saignements lors de vos prochaines règles. Il ne s’agit que d’une indication, mais cela peut s’avérer utile pour vous et votre médecin lorsque vous devrez évaluer votre flux menstruel.
Toute femme atteinte de la maladie de Willebrand envisageant un traitement de fertilité doit en informer son centre de traitement, car il est possible qu’un traitement visant à augmenter le taux de facteur Willebrand soit nécessaire dans certains cas.
Toute femme atteinte de la maladie de Willebrand devrait consulter un obstétricien dès qu’elle pense être enceinte. L’obstétricien devrait collaborer avec un centre de traitement des troubles de la coagulation afin d’assurer une prise en charge optimale au cours de la grossesse et de l’accouchement. Chez toutes les femmes enceintes, aussi bien celles atteintes de la maladie de Willebrand que celles qui en sont exemptes, les taux de facteur Willebrand et de FVIII augmentent. Or, chez les femmes atteintes de la maladie de Willebrand, cette augmentation varie (amélioration chez certaines femmes atteintes de la maladie de Willebrand de type 1, aucune amélioration du fonctionnement du facteur Willebrand chez celles atteintes du type 2, et aucun changement chez celles atteintes du type 3). Au terme de la grossesse, les taux de facteur de coagulation qui ont pu augmenter chutent rapidement après l’accouchement et les saignements peuvent se poursuivre plus longtemps que la normale. Par conséquent, il n’est pas possible de doser avec exactitude les taux de facteur pendant la grossesse ni de diagnostiquer la maladie de Willebrand.
Après la naissance du bébé, il est normal d’avoir des saignements de type menstruel qui s’améliorent au fil des semaines, à mesure que l’utérus récupère et revient à son état initial. Il n’est pas normal que les saignements durent plus de 6 semaines ou que vous présentiez les signes de saignements abondants susmentionnés (comme le fait de changer de serviette hygiénique/tampon au moins toutes les 2 heures ou d’évacuer des caillots de sang de plus de 2 cm). Dans ces cas, il se peut que vous ayez besoin d’un traitement pour augmenter votre taux de facteur Willebrand. Veuillez alors contacter votre centre de traitement local. Pour prévenir les saignements prolongés après l’accouchement, de nombreuses femmes atteintes de la maladie de Willebrand prennent maintenant des comprimés d’acide tranexamique pendant les 2 semaines qui suivent l’accouchement.
Au moment de la ménopause (fin des menstruations, généralement entre 45 et 50 ans), les femmes atteintes de la maladie de Willebrand courent un risque accru de saignements imprévisibles et abondants, même si leurs règles étaient normales jusque-là. Un traitement hormonal, des comprimés de fer et de l’acide tranexamique peuvent alors être utiles. À l’approche de la ménopause, il est important pour une femme atteinte de la maladie de Willebrand de maintenir un dialogue ouvert avec son gynécologue et de discuter avec son centre de traitement en cas d’aggravation des saignements.
Source : Lignes directrices de l’ASH, de l’ISTH, de la NHF et de la FMH sur le diagnostic et la prise en charge de la maladie de Willebrand (2021). Pour en savoir plus sur la prophylaxie, veuillez consulter les lignes directrices sur : https://elearning.wfh.org/fr/resource/lignes-directrices-sur-le-diagnostic-et-la-prise-en-charge-de-la-mw/